抗痛风药物概述
本文获“药事纵横”授权转载
痛风由于与高嘌呤食物及饮酒有关,在古代只有生活富足的人才会患有此病,因此曾被称为“王之疾病”。而现代随着社会进步人们的饮食结构发生了较大变化,如今痛风已经成为越来越普遍的一种疾病。其主要病因高尿酸血症也成为既高血压、高血脂和高血糖之后的第四高,其对人类健康的危害性不言而喻。目前该领域治疗药物相对较少,且非伤肝就伤肾,经典药物别嘌醇存在较为严重的超敏反应,这些副作用极大的限制了降尿酸药物的应用。因此该领域亟待机制明确,副作用小的优秀药物出现,而目前全球研发管线中最活跃的仍属URAT1抑制剂,在机制上没有新的突破,至于能否堪此大任,任重道远,需要时间检验!
一、概念及流行病学趋势
1、痛风(Gout)
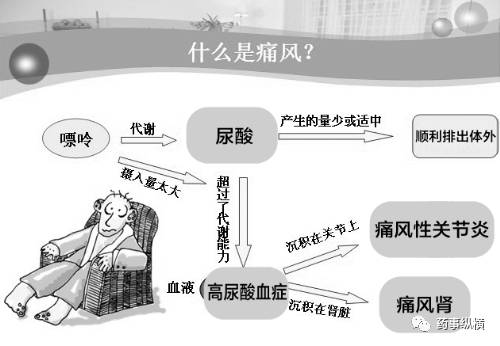
痛风是嘌呤代谢紊乱和(或)尿酸排泄减少而致的血尿酸水平升高,当血尿酸浓度过高时,单钠尿酸盐晶体就会在关节、软骨和肾脏等部位沉积导致一系列的代谢性疾病。因此,尿酸排泄减少或生成增多所致的高尿酸血症是痛风的主要病因。
2、高尿酸血症(hyperuricemia,HUA)
提到痛风,不得不提高尿酸血症,国际上将高尿酸血症的定义为正常嘌呤饮食下,非同日两次空腹血尿酸水平男性>420μmol/L,女性>360μmol/L。然《中国高尿酸血症相关疾病诊疗多学科专家共识,2017》认为,尿酸盐在血液中的饱和浓度为420μmoL/L,这个是不分性别的,超过这个值可引起尿酸盐结晶析出,在关节腔和其他组织中沉积。所以,该共识里将血尿酸水平>420μmol/L(7mg/dl)定义为HUA。
3、尿酸的来源和排泄
高尿酸血症是痛风的主要病因,尿酸是嘌呤代谢的最终产物。
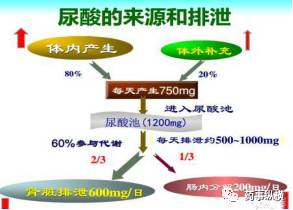
肝脏是尿酸形成的重要器官,肾脏是尿酸排泄的重要器官。人体内80%的尿酸是内源性的,由体内分解的嘌呤化合物在肝脏中产生,20%的是外源性的,由体外食物摄取补充,这样每天产生750mg,进入尿酸池,然后约2/3尿酸通过肾脏排泄,其余由消化道排泄。
正常的情况下,体内尿酸产生和排泄保持平衡,当尿酸生成过多和/或排泄减少就会导致HUA。因此治疗药物的研究开发也是基于此思路抑制尿酸生成和促进尿酸排泄。
4、流行病学趋势

随着社会经济的发展,人们生活方式以及饮食结构已经发生了很大的改变,最新的流行病学调研数据为滕卫平教授的研究团队通过汇总44项研究数据,涉及中国大陆16个省,超过15万人群,提出中国大陆地区HUA的总体患病率为13.3%,已经成为仅次于糖尿病的第二大代谢性疾病。
痛风的患病率在1%~3%,呈逐年上升趋势。目前HUA及痛风的患病率均随年龄增长而增高,男性高于女性,城市高于农村,沿海高于内陆。高尿酸血症对人体的危害是巨大的,血尿酸升高除可引起痛风之外,还与肾脏、内分泌代谢、心脑血管等系统疾病的发生和发展有关。因此越来越多的人们开始关注体检单上关于尿酸水平的指标。
二、治疗药物的现状
1、我国HUA/痛风管理原则及降尿酸治疗时机
HUA/痛风一经确诊,应立即进行生活方式干预。包括忌酒、饮食的控制、多饮水、控制体重等。经非药物干预疗效不佳时应采用药物治疗。治疗方案需个体化、分层、达标、长程管理,逐步调整剂量,避免短期内血尿酸水平波动过大诱发痛风急性发作。
表1药物降尿酸治疗原则

(来源:中国高尿酸血症相关疾病诊疗多学科专家共识,2017年3月)
2、我国痛风药物治疗原则
急性发作推荐:非甾体类抗炎药、秋水仙碱和糖皮质激素抗炎镇痛。痛风急性发作缓解后再考虑开始药物降尿酸治疗:如果平时未进行降尿酸治疗的患者,在关节炎发作时服用降尿酸药物,会首先把沉积在关节中的尿酸盐晶体分解成更小的晶体,这会导致局部炎症的加重。
已接受降尿酸药物治疗者急性期无需停药:血中尿酸浓度急剧变化可诱发或加重痛风发作。初始药物降尿酸治疗者应给予预防痛风急性发作的药物:在降尿酸过程中因血尿酸降低而出现的急性痛风发作非常普遍且越来越受到重视,因此在初始降尿酸时预防急性发作的治疗可以大大提高患者治疗的依从性。
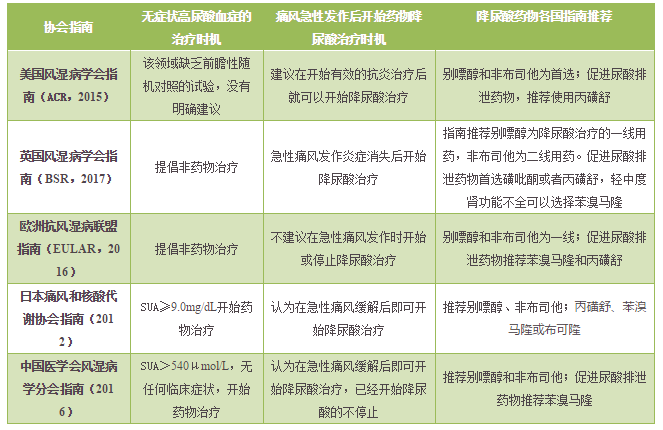
3、各国痛风指南异同点
表2各国痛风指南对比表
4、降尿酸药物简介

根据尿酸的生成和排泄途径,降尿酸药物主要包括2类:通过抑制黄嘌呤氧化酶抑制剂,从而抑制尿酸合成药:主要有别嘌醇和非布司他;抑制尿酸重吸收,促进尿酸排泄药:主要有苯溴马隆;黄嘌呤氧化酶抑制剂和促进尿酸排泄药是目前抗痛风药市场上的主流药物和中坚力量。
我国抗痛风药市场已经迎来快速增长期,自2012年开始五年来抗痛风药物年复合增长率达到40%以上。其中别嘌醇和苯溴马隆保持平稳增长,非布司他从2013年在我国上市以后增长迅猛,2016年购药金额已经跃居该小类第一位,从而拉动了整个抗痛风药物市场的增长。
别嘌醇:制剂新技术焕发生命力
别嘌醇对黄嘌呤氧化酶有很强的抑制作用,在临床上降尿酸效果显著。1966年被美国FDA批准,商品名“ZYLOPRIM”。国产药品别嘌醇有十几家片剂生产企业,缓释片剂、缓释胶囊以及与苯溴马隆组成的复方制剂各1家生产企业,无进口药品。
2016年重点城市医院别嘌醇购药金额达到约3700万元,黑龙江澳利达奈德的缓释胶囊制剂“奥迈必利”占据约78%的市场份额,属于制剂新技术使老药焕发新春的案例。但是别嘌醇可引起皮肤过敏反应及肝肾功能损伤,严重者可发生致死性剥脱性皮炎等超敏反应综合征。HLA-B*5801基因阳性是别嘌醇发生不良反应的危险因素,推荐在服用别嘌醇治疗前进行该基因筛查,阳性者禁用。
苯溴马隆:国内外处境有不同
苯溴马隆是苯骈呋喃衍生物,通过抑制近端肾小管对尿酸的重吸收,以利于尿酸排泄,从而降低血中尿酸浓度。法国Labaz公司原研(现属赛诺菲-安万特),1971年首先在德国上市,1976年在法国上市,1979年在日本上市,后陆续在多个国家上市,美国未上市。由于严重的肝细胞毒性,2003年法国已撤市。目前主要在德国和日本、新加坡等一些亚洲国家使用。
2014年CFDA曾发通告提醒关注苯溴马隆的肝损害风险,提醒在使用苯溴马隆时,应从小剂量开始使用,避免同其他具有肝毒性的药物同时使用,治疗期间应定期监测肝功能。我国上市的苯溴马隆为片剂和胶囊剂,规格为50mg。国产片剂厂家有常州康普、宜昌东阳光长江药业、胶囊厂家为华神制药厂和昆山龙灯瑞迪。进口药品德国Sano Arzneimittelfabrik的“立加利仙”片剂(生产厂商德国Excella)。目前进口药品“立加利仙”占据近一半的市场份额。
非布司他:新型药物,强势发力
非布司他是新型选择性黄嘌呤氧化酶抑制剂,其分子结构与别嘌醇和嘌呤不同,对氧化型和还原型的黄嘌呤氧化酶均有显著的抑制作用。优势在于轻、中度肾功能减退者使用不需要调整剂量,可用于别嘌醇过敏或HLA-B5801基因阳性者。重度肾功能减退患者需减量并密切监测肾功能,严重肝功能损害者慎用,个别患者也发生过敏反应,同时存在不可预知的心血管风险。
由日本帝人公司原研。2008年4月EMA批准Menarini International Operations Luxembourg S.A.公司的“Adenuric”上市。2009年2月,FDA批准武田公司的“ULORIC”上市,是近40年来美国获批的首个此类药物,2012年被ACR推荐为一线用药。
目前我国上市仅国产药品非布司他片剂,40mg和80mg两个规格,江苏恒瑞、江苏万邦生化和杭州朱养心药业3个生产厂家。非布司他自2013年在我国获准上市以来,药品销售增速迅猛,到2016年重点城市医院购药金额已经达到约7000万元,其中江苏万邦生化占据约60%的市场份额。
托匹司他:国内虽未上市,实则暗流涌动
托匹司他由日本富士制药研发,为非嘌呤类黄嘌呤氧化酶抑制剂,和非布司他的分子结构明显不同,对氧化型和还原型的黄嘌呤氧化酶均有显著的抑制作用,但是不影响嘌呤及吡啶代谢其他酶的活性。托匹司他几乎100%经过肝代谢和胆汁排泄,不会经过肾排泄,所以本品比非布司他更加适合肾功能不全的痛风患者。
2013年6月28日在日本批准上市用于痛风及高尿血酸症,商品名“TOPILORIC”。美国和欧盟未上市。目前在我国没有该产品上市,但是据检索,目前原料和片剂注册申请共计80条记录,多家企业已经开始进行该药的仿制。
Lesinurad(雷西那德):新型URAT1抑制剂,前景不明
该药物属于URAT1抑制剂,原研公司Arade Biosciences,2012年被阿斯利康收购。2015年12月FDA批准上市,2016年2月EMA批准上市,由于肾脏毒性,该药400mg单药治疗“LIGHT”试验在后续的开发性研究中提前终止,联合黄嘌呤氧化酶抑制剂给药400m剂量组显示肾毒性,因此该药最终的适应症为仅在黄嘌呤氧化酶抑制剂单独使用未达到目标SUA水平后才能和黄嘌呤氧化酶抑制剂联合使用,推荐剂量为200mg,但其实200mg剂量组并未达到主要终点。
阿斯利康将美国市场商业权利独家许可给Ironwood公司,欧盟许可给了Grünenthal GmbH公司。2017年8月,FDA批准了Arade Biosciences公司雷西那德+别嘌呤醇的固定剂量组合药物。
2017年7月,Ironwood公司开始进行一项长达24个月的随机,双盲,安慰剂对照的4期临床研究,用来评估在单独使用XOI尚未达到目标SUA水平(<6.0 mg / dL)的痛风和中度肾功能不全的患者中,联合XOI使用低剂量200 mg的Lesinurad(一天两次)与XOI单药治疗相比较,评估其安全性(尤其是肾脏和心血管事件)和有效性,该试验预计2022年12月完成。
尿酸氧化酶类药物:二线用药,进了中国指南,尚未进中国市场
由于人类不同于其他哺乳动物,在进化过程中缺乏尿酸酶,不能将尿酸转化为溶解度更高的尿囊素经尿液排出体外,所以尿酸是人体内嘌呤代谢的终产物。针对此开发的尿酸氧化酶类药物,可以促使尿酸转化为尿囊素排出体外。
尿酸氧化酶类药物分为非重组氧化酶和重组氧化酶两类。非重组氧化酶临床耐受性差,易诱发过敏反应。重组尿酸氧化酶主要包括黄曲霉尿酸氧化酶(赛诺菲的拉布立酶)、聚乙二醇化重组尿酸氧化酶(Crealta公司的培戈洛酶),目前未在中国上市。是常规治疗无效患者的药物选择之一,目前还没有肾功能减退患者使用重组尿酸酶的相关数据。
三、在研药物及靶点情况
1、黄嘌呤氧化酶抑制剂

人体内尿酸的生成与排泄涉及多个生理生化反应,黄嘌呤氧化酶是控制尿酸生产的关键酶,因此黄嘌呤氧化酶抑制剂一直是抗高尿酸血症的研究重点。除了已上市的经典药物别嘌醇、势头强劲的非布司他和日本富士药业研发在日本上市国内未上市的托匹司他以外,目前日本帝人的TMX-049目前处于2期临床试验阶段。
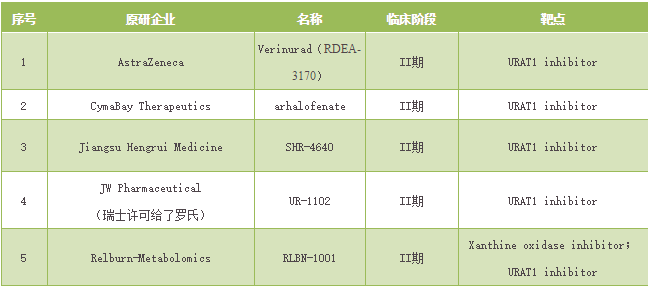
2、URAT1抑制剂

嘌呤代谢终产物尿酸在肾脏中经过滤过,重吸收,分泌,再次重吸收的过程方可排泄出体外,由于尿酸是极性分子无法自由穿透细胞膜,因此需多种尿酸盐转运体协同完成代谢,所以尿酸盐转运体是调节尿酸排泄的药物的重要靶点,其中的尿酸盐阴离子转运体1(URAT1)最受关注,除传统药物苯溴马隆,新型药物雷西纳德以外,另外还有5款该机制药物处于临床试验阶段。
表3 URAT1抑制剂全球管线药物一览表
3、尿酸氧化酶类药物
目前在研的有沈阳三生的PEG化重组假丝酵母尿酸氧化酶(Pegadricase),正在国内进行痛风的Ⅰ期临床试验。该药是一种源于产朊假丝酵母的通过连接多个20千道尔顿分子量聚乙二醇(PEG)所改良的聚乙二醇化重组尿酸氧化酶,用于治疗顽固性痛风或肿瘤溶解综合症,三生制药拥有该药的全球知识产权,美国的知识产权授予了美国Selecta Biosciences公司。
4、FYU-981
日本富士制药(Fuji Yakuhin)开发,目前正在进行2项III期临床试验研究。其中一项为随机,双盲,多中心,剂量递增的以苯溴马隆为阳性对照药的3期临床试验研究,研究周期为14周,试验预计2020年完成。日本富士曾开发了黄嘌呤氧化酶抑制剂托匹司他,但该药机制目前不清。
声明:图片均来源于网络,原始信息和资料来源于学术期刊和官方网络报道。
参考文献:
1、中国高尿酸血症相关疾病诊疗多学科专家共识,高尿酸血症相关疾病诊疗多学科共识专家组,2017.3;
2、2016中国痛风诊疗指南,中华医学会风湿病学分会;
3、Khanna D, Fitzgerald JD, Khanna PP, et al. 2012 American College of Rheumatology guidelines for management of gout. Part 1: systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia[J].Arthritis Care Res (Hoboken), 2012,64(10):1431-1446;
4、Khanna D, Khanna PP, Fitzgerald JD, et al. 2012 American College of Rheumatology guidelines for management of gout. Part 2: therapy and anti-inflammatory prophylaxis of acute gouty arthritis. Arthritis CareRes (Hoboken)[ J]. 2012,64(10):1447-1461;
5、食品药品监管总局提醒关注苯溴马隆的肝损害风险,2014.12.31;
6、甄达明.等,高尿酸血症相关靶点研究进展[J].亚太传统医药,2014,10(9):42-45;7、Lesinurad:FDA说明书;
8、各国历次痛风和高尿酸血症指南的比较分析[J].中华风湿病学杂志,2013,17(5):346-349。
如果篇首注明了授权来源,任何转载需获得来源方的许可!如果篇首未特别注明出处,本文版权属于 X-MOL ( x-mol.com ), 未经许可,谢绝转载!




























 京公网安备 11010802027423号
京公网安备 11010802027423号